
Cura di patologie della pelle ad Aversa
Acne
Angiomi
- piani (noti come macchie vinose),
- tuberosi (per via della loro sporgenza), sottocutanei o cavernosi
- misti a due stadi
- stellari
Dermatite seborroica
- predisposizione genetica
- anomalie del sistema immunutario a livello della cute
- fattori ambientali esterni (umidita, temperatura...)
- esposizione a detergenti o agenti irritanti
- condizioni ormonali
- morbo di Parkinson
- infezione da HIV
- alterazioni dell'umore
- alcolismo
- stress
- malnutrizione
- scarsa igiene
Eczema atopico
- piani (noti come macchie vinose),
- tuberosi (per via della loro sporgenza), sottocutanei o cavernosi
- misti a due stadi
- stellari
Fotodermatite
Impetigine
Iperidrosi
Irsutismo
Lichen
Macchie senili
Melasma
Approfondisci
Infatti il melasma puo cominciare con un periodo di stress psichico e terminare con esso. In questo caso, ad indurre la pigmentazione anomala del volto, sarebbero in causa sostanze ad azione ormonale (endorfine, encefaline) liberate dal cervello.
Come si manifesta?
Si manifesta con macchie di colorito bruno, di forma spesso irregolare, a volte con un disegno a carta geografica, localizzato alla fronte, alle guance, al labbro superiore, al mento o alle porzioni laterali ed inferiori del volto. Più raramente le chiazze sono evidenti al collo e agli avambracci. Durante i mesi invernali è poco visibile ma, già in primavera, alle prime esposizioni solari, si accende creando spesso un notevole disagio. Il disagio provoca stress e questo può far peggiorare il melasma.
Quanto dura il melasma?
Ha un decorso prolungato, di solito di 4/5 anni ma può protrarsi per tempi più lunghi. Il melasma insorto in gravidanza spesso regredisce spontaneamento alcuni mesi dopo il parto o l'allattmento.
È possibile curare il melasma, e come?
Si, è possibile, ma il trattamento è lungo e richiede costanza. Si possono utilizzare prodotti tossici per le cellule che producono la melanina (idrochinone e acido kojico) ma si hanno inconvenienti e i risultati sono incostanti. Anche i trattamenti con dermoabrasione o con LASER sono sconsigliati. I trattamenti più efficaci sono quelli denominati micropeeling. In questa tecnica si impiegano desquamanti-esfolianti come acido glicolico, acido salicilico, acido azelaico ed eventualmente acido retinoico. Per il paziente si tratta di applicare queste lozioni la sera sul volto nel periodo ottobre-aprile e nel periodo maggio-settembre proteggere la cute dalla luce solare con creme schermanti naturali (non contenenti filtri chimici).
Come funziona il micropeeling nel melasma?
Con la tecnica del micropeeling si ottiene una desquamazione accelerata che stimola la riproduzione cellulare. Questo ricambio di cellule accelerato, protratto per mesi, provoca una lenta ma sicura eliminazione della melanina in eccesso, causa del melasma.Descrivi l'elemento o rispondi alla domanda in modo che i visitatori interessati ricevano ulteriori informazioni. Puoi mettere in evidenza il testo con punti elenco, corsivo o grassetto, e aggiungere link.
Nei
Approfondisci
È importante classificare i nei perchè da alcuni di essi può derivare un tumore maligno chiamato melanoma. I nei, per la maggior parte, sono benigni, cioè non possono mutare in melanoma; sono macchie della pelle che possono infastidire perchè sporgenti, troppo grossi, troppo scuri o, semplicemente, troppo numerosi.
I dermatologi nel suddividere i nei, stranamente, li chiamano col nome di una persona, quella che li ha descritti per primi. Ecco i nei piu comuni con il nome della persona cosi come li nomina il dermatologo: Nei di Miescher, Nei di Unna, Nei di Clark, Nei di Clark Atipici, Nei di Spitz, Nei di Reed, Nei di Sutton
I nei di Miescher sono i nei del volto. Essi appaiono sia scuri, sia color della cute, e hanno la caratteristica di crescere in forma di cupola. Alcuni sono lisci altri sono spugnosi e possono avere uno o piu peli che crescono all’interno.
I nevi di Miescher sono molto comuni e si fanno notare soprattutto se crescono sul naso, sulla fronte o sul mento dove, sporgendo o avendo, peli provocano un vero e proprio inestetismo. I nei di Miescher sono benigni, non degenerano mai; tuttavia creano paure per chi non li conosce: infatti possono essere tagliati con il rasoio della barba o traumatizzati nel tentativo di strappare i peli. Per fortuna non succede alcunchè.
I nei di Unna sono frequenti come i nei di Miescher solo che si sviluppano al tronco invece che al volto. I nei di Unna sono facili da riconoscere; infatti hanno la caratteristica di crescere verso l’esterno a forma di mora e sono frequenti sull’addome o alla schiena. Anche i nei di Unna sono benigni ma molto fastidiosi sia dal punto di vista estetico che da quello funzionale. Assumono, infatti, dimensioni anche cospicue, possono essere numerosi e possono crescere in sedi di traumatismo come alla cintura o alle ascelle.
I nei di Clark sono i piu comuni, sono cioè quelle macchiette scure e rotondeggianti presenti un po’ ovunque sulla nostra pelle. I nei di Clark, tuttavia, hanno molte varianti, possono essere più grandi del solito, più pigmentati, più irregolari: in questo caso si parla di nei di Clark Atipici.
I nei di Clark Atipici hanno diametro maggiore di 6 mm, colore non omogeneo, bordi irregolari. Sono presenti sia al tronco che gli arti e in alcuni soggetti sono molto numerosi. Questi nei possono evolvere a melanoma e quindi vanno monitorizzati dal dermatologo con la mappatura del neo e con l’esame dermoscopico; quando è il caso possono essere asportati chirurgicamente.
I nei di Spitz compaiono nei bambini o negli adolescenti, hanno un colore molto scuro e spesso crescono rapidamente. Si presentano agli arti, ma possono essere presenti anche al volto. I nevi di Spitz sono anch’essi benigni ma, data la crescita veloce e l’aspetto poco rassicurante, vengono spesso asportati chirurgicamente nel timore che si tratti di un melanoma.
I nei di Reed sono l’equivalente dei nei di Spitz ma crescono nell’adulto: si presentano soprattutto agli arti delle giovani donne. Anche il neo di Reed ha crescita rapida e colore scuro e come il nevo di Spitz viene rimosso chirurgicamente anche se è considerato benigno.
I nei di Sutton sono nei di Clark che, intorno all’adolescenza, vengono circondati da un anello bianco di vitiligine. Lentamente il neo si scolora, rimpicciolisce e poi scompare. In seguito scompare anche la macchia bianca. I nei di Sutton sono una forma di autoregressione dei nei e non sono pericolosi.Con l’età e a causa di variazioni ormonali (menopausa) possono apparire alcune chiazze giallo-brune diffuse soprattutto su viso, decoltè e mani. Sono le macchie senili, dai margini irregolari e più grandi delle comuni lentiggini, che in genere sono puntiformi e presenti dall’infanzia.
È possibile intervenire chirurgicamente, asportando la parte superficiale della pelle e, con essa, tutti i piccoli difetti tipici della zona: irregolarità, discromie, macchie e piccole cicatrici. I peeling sono un efficace modo per ottenere una pelle nuova, liscia, elastica ed uniforme mediante la ripeitelizzazione del tessuto cutaneo. Il peeling eseguito con il laser Co2 è più preciso degli altri tipi di peeling meccanici o chimici, perchè la profondità di disepitelizzazione effettuata dal raggio laser è calibrata con attenzione dal chirurgo e viene, a seconda dei casi, di volta in volta valutata in maniera opportuna.
Orticaria
- Uova
- Arachidi
- Latte
- Bacche
- Crostacei
- Pesce
Pediculosi
Rughe
Scabbia
Psoriasi
Approfondisci
Nonostante il nome significhi "condizione pruriginosa" il prurito non è sempre presente; in alcuni casi i pazienti si grattano così tanto da portare a una superimposizione di lichen simplex cronico.
I siti più comuni per le lesioni sono lo scalpo (inclusa la zona retroauricolare), le zone di estensione di gomito e ginocchio e la zona lombo-sacrale, ma in alcune sue forme si trova nelle zone di flessione, sui genitali, sulla pianta dei piedi e il palmo delle mani. Le lesioni guariscono senza lasciare cicatrici e senza disturbare la crescita dei peli.
Il 30-50% dei soggetti presenta degenerazioni delle unghie, con ipercheratosi, ispessimento, detrito subunguale, onicolisi, distorsione. Nella fase eruttiva un trauma può causare la comparsa di lesioni lineari (fenomeno di Koebner).
L'eziologia della psoriasi è ancora sconosciuta e i dati a disposizione sembrano indicare una origine polifattoriale. Esistono fattori genetici implicati; l'incidenza della psoriasi e aumentata in individui con HLA-CW6 e HLA-DR7, anche se la penetrazione dei geni sembra essere piuttosto bassa e la loro espressione irregolare.
In particolare è chiara la possibile ereditarietà della predisposizione alla malattia, dato che il 36% dei pazienti ha uno o più parenti con la psoriasi B17 e i pazienti con familiarità presentano le lesioni a un'età statisticamente minore di quella dei pazienti senza familiarità, ma perchè la malattia si esprima è necessario l’intervento di altri fattori scatenanti, di solito di tipo antigenico e ambientale.
Le lesioni psoriasiche si presentano a livello istologico come zone di iperproliferazione, con un turnover epidermico accelerato di circa 10 volte rispetto alla pelle normale, con una incompleta maturazione dei cheratociti e mantenimento dei nuclei nello strato corneo (paracheratosi), con neovascolarizzazione tortuosa, aumento del flusso ematico, essudato proteico e vasi linfatici immaturi; da notare l'infiltrazione di neutrofili polimorfi nell’epidermide. Anche la pelle non lesionata dei pazienti psoriasici presenta delle anormalità: la psoriasi viene indotta più facilmente, in particolare dopo un trauma (fenomeno di Koebner), e vari medicinali possono causare delle acutizzazioni. Vi sono piu cellule disponibili per sintesi del DNA e i livelli di glicogeno (più elevati nelle lesioni) sono ridotti rispetto alla pelle di individui non psoriasici. Esiste una montante evidenza che la psoriasi sia una malattia polifattoriale, eterogenea geneticamente, clinicamente e istologicamente, anche a livello delle stesse lesioni. Sembra assodato che la disregolazione del comparto dell’immunità cellulo-mediata (linfociti T) e della risposta epidermica a certi stimoli giochi un ruolo fondamentale nella genesi e nel mantenimento di questo disturbo. In particolare sembra che vi siano vari fattori scatenanti la disregolazione dei linfociti T.
È risaputo che la psoriasi (forma guttata) è spesso preceduta da infezioni di streptococco a-emolitico, e in alcuni casi da infezioni da virus di varicella-zoster. Un altro fattore verosimilmente implicato sono i cosiddetti superantigeni, tossine batteriche che bypassano il normale controllo e attivano in maniera esagerata i linfociti T. Tuttavia, ad oggi, non è stato mai identificato un autoantigene responsabile della malattia e neppure cloni linfocitari proliferativi per qualche antigene esogeno.
Un altro fattore possibile è di tipo autoimmune: una buona percentuale di pazienti psoriasici produce anticorpi (IgA e IgG) per la gliadina, con conseguente attivazione della risposta linfocitaria. I pazienti mostrano una riduzione dei sintomi con diete senza glutine. Qualunque sia il fattore scatenante, il pool di linfociti T attivati causa il rilascio di varie sostanze attive (interferone, linfochine). Queste agiscono a vari livelli sull’epidermide, ma non possono essere le uniche responsabili della reazione. L’ epidermide psoriasica è infatti già predisposta a una risposta abnorme: i livelli di varie sostanze e la reattività dei tessuti a sostanze normalmente presenti sono infatti a normali.È importante classificare i nei perchè da alcuni di essi può derivare un tumore maligno chiamato melanoma. I nei, per la maggior parte, sono benigni, cioè non possono mutare in melanoma; sono macchie della pelle che possono infastidire perchè sporgenti, troppo grossi, troppo scuri o, semplicemente, troppo numerosi.
I dermatologi nel suddividere i nei, stranamente, li chiamano col nome di una persona, quella che li ha descritti per primi. Ecco i nei piu comuni con il nome della persona cosi come li nomina il dermatologo: Nei di Miescher, Nei di Unna, Nei di Clark, Nei di Clark Atipici, Nei di Spitz, Nei di Reed, Nei di Sutton
I nei di Miescher sono i nei del volto. Essi appaiono sia scuri, sia color della cute, e hanno la caratteristica di crescere in forma di cupola. Alcuni sono lisci altri sono spugnosi e possono avere uno o piu peli che crescono all’interno.
I nevi di Miescher sono molto comuni e si fanno notare soprattutto se crescono sul naso, sulla fronte o sul mento dove, sporgendo o avendo, peli provocano un vero e proprio inestetismo. I nei di Miescher sono benigni, non degenerano mai; tuttavia creano paure per chi non li conosce: infatti possono essere tagliati con il rasoio della barba o traumatizzati nel tentativo di strappare i peli. Per fortuna non succede alcunchè.
I nei di Unna sono frequenti come i nei di Miescher solo che si sviluppano al tronco invece che al volto. I nei di Unna sono facili da riconoscere; infatti hanno la caratteristica di crescere verso l’esterno a forma di mora e sono frequenti sull’addome o alla schiena. Anche i nei di Unna sono benigni ma molto fastidiosi sia dal punto di vista estetico che da quello funzionale. Assumono, infatti, dimensioni anche cospicue, possono essere numerosi e possono crescere in sedi di traumatismo come alla cintura o alle ascelle.
I nei di Clark sono i piu comuni, sono cioè quelle macchiette scure e rotondeggianti presenti un po’ ovunque sulla nostra pelle. I nei di Clark, tuttavia, hanno molte varianti, possono essere più grandi del solito, più pigmentati, più irregolari: in questo caso si parla di nei di Clark Atipici.
I nei di Clark Atipici hanno diametro maggiore di 6 mm, colore non omogeneo, bordi irregolari. Sono presenti sia al tronco che gli arti e in alcuni soggetti sono molto numerosi. Questi nei possono evolvere a melanoma e quindi vanno monitorizzati dal dermatologo con la mappatura del neo e con l’esame dermoscopico; quando è il caso possono essere asportati chirurgicamente.
I nei di Spitz compaiono nei bambini o negli adolescenti, hanno un colore molto scuro e spesso crescono rapidamente. Si presentano agli arti, ma possono essere presenti anche al volto. I nevi di Spitz sono anch’essi benigni ma, data la crescita veloce e l’aspetto poco rassicurante, vengono spesso asportati chirurgicamente nel timore che si tratti di un melanoma.
I nei di Reed sono l’equivalente dei nei di Spitz ma crescono nell’adulto: si presentano soprattutto agli arti delle giovani donne. Anche il neo di Reed ha crescita rapida e colore scuro e come il nevo di Spitz viene rimosso chirurgicamente anche se è considerato benigno.
I nei di Sutton sono nei di Clark che, intorno all’adolescenza, vengono circondati da un anello bianco di vitiligine. Lentamente il neo si scolora, rimpicciolisce e poi scompare. In seguito scompare anche la macchia bianca. I nei di Sutton sono una forma di autoregressione dei nei e non sono pericolosi.Con l’età e a causa di variazioni ormonali (menopausa) possono apparire alcune chiazze giallo-brune diffuse soprattutto su viso, decoltè e mani. Sono le macchie senili, dai margini irregolari e più grandi delle comuni lentiggini, che in genere sono puntiformi e presenti dall’infanzia.
È possibile intervenire chirurgicamente, asportando la parte superficiale della pelle e, con essa, tutti i piccoli difetti tipici della zona: irregolarità, discromie, macchie e piccole cicatrici. I peeling sono un efficace modo per ottenere una pelle nuova, liscia, elastica ed uniforme mediante la ripeitelizzazione del tessuto cutaneo. Il peeling eseguito con il laser Co2 è più preciso degli altri tipi di peeling meccanici o chimici, perchè la profondità di disepitelizzazione effettuata dal raggio laser è calibrata con attenzione dal chirurgo e viene, a seconda dei casi, di volta in volta valutata in maniera opportuna.
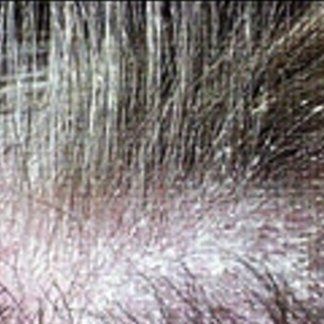
Seborrea
Smagliature

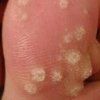
Verruche
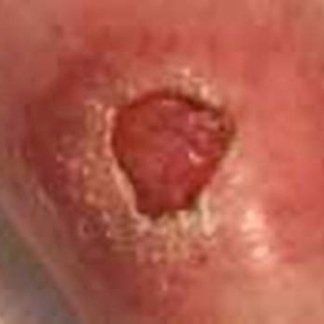
Ulcere
- ulcera aftosa
- ulcera da decubito
- ulcera diabetica
- ulcera fagedenica dei paesi caldi o ulcera dei tropici
- ulcera micetoidea o ulcera del deserto o ulcera di Castellani
- ulcera peptica
- ulcera duodenale
- ulcera gastrica
- ulcera varicosa
- ulcera venerea o ulcera molle
- ulcera gengivale
- ulcera serpiginosa
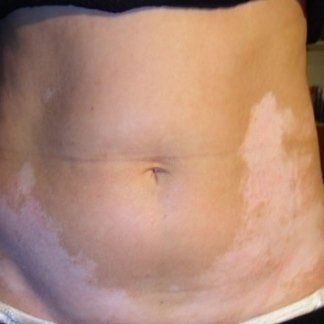
Vitiligine
Malattie sessualmente trasmettibili





